延命治療を考える

介護を学びたい
先生、「延命治療」って、ただ寿命を延ばすための治療のことですか?具体的にどんなことをするのか、よく分かりません。

介護の研究家
そうだね、ただ寿命を延ばす、というよりは、死が近い人の命を維持するための医療行為のことを指すんだ。例えば、人工呼吸器をつけたり、心臓マッサージをしたり、点滴で栄養を与えたりすることだね。

介護を学びたい
なるほど。でも、それって無理に寿命を延ばしているだけのような気もします。いつまでも続けるべきものなのでしょうか?

介護の研究家
それはとても大切な疑問だね。延命治療は、安楽死や尊厳死といった難しい問題にも関係してくる。だから、患者さん本人や家族の意思、そして医療関係者の慎重な判断がとても重要になるんだ。
延命治療とは。
『いのちを長引かせる治療』について説明します。いのちを長引かせる治療とは、文字通り、いのちを長く続けるための治療のことです。一般的には、治療をしなければ亡くなってしまう病気や障がいがあり、もうすぐ亡くなってしまうかもしれない状態の人に、生きていられるようにするための医療行為を行うことを指します。お年寄りに施されるいのちを長引かせる治療には、たとえば人工呼吸器をつけたり、心臓マッサージなどで心臓と肺の働きを続けさせたり、鼻から酸素を吸い込ませたり、点滴や胃ろうから水分や栄養を送ったりすることなどが挙げられます。いのちを長引かせる治療を始めないことや、いのちを長引かせる治療を途中でやめることは、苦痛なく穏やかに死を迎えることや、人間としての尊厳を保ちながら死を迎えることと深く関わっており、倫理的な問題も含んだ、慎重に取り扱わなければならない問題です。そのため、治療を受ける本人や家族の意思表示が必要なだけでなく、医療関係者の慎重な判断も必要となります。
延命治療とは

延命治療とは、読んで字のごとく命を長く保つための医療行為を指します。病気の進行を食い止めたり、生命活動を維持するための医療行為全体を指す場合もあれば、死期が近いと判断された患者に対して行われる、生命維持に特化した医療行為のみを指す場合もあります。後者の場合、具体的には人工呼吸器をつけたり、心臓マッサージを行ったり、点滴によって水分や栄養を補給したり、胃ろうから栄養を送り込んだりといった処置が挙げられます。
ただし、延命治療の範囲や定義は状況や医療現場、そして個々の価値観によって変わるため、曖昧な部分もあります。例えば、抗がん剤治療は、病気を治すことを目的とする場合もありますが、進行したがんの場合は、延命を目的として行われることもあります。また、同じ人工呼吸器でも、一時的に呼吸を助ける目的で使う場合と、長期にわたって生命維持のために使う場合があります。このように、どの医療行為が延命治療に当たるのかは、一概には言えません。
重要なのは、患者さんの状態や希望、そして家族の考えを尊重し、医療チームとよく話し合いながら、最善の選択をしていくことです。患者さん本人が意思表示できない場合は、家族が患者さんの気持ちを推測し、代理で意思決定を行うことになります。そのためにも、延命治療とは何か、どのような選択肢があるのか、それぞれの治療法のメリット・デメリットは何かを理解しておくことが大切です。延命治療に関する情報を集め、医療チームと積極的にコミュニケーションを取ることで、納得のいく選択をすることができます。
| 項目 | 説明 |
|---|---|
| 延命治療の定義 | 命を長く保つための医療行為。 死期が近い患者への生命維持に特化した医療行為を指す場合もある。 |
| 具体的な処置例 | 人工呼吸器、心臓マッサージ、点滴、胃ろうなど |
| 延命治療の範囲 | 状況、医療現場、個々の価値観によって変化し曖昧。 |
| 延命治療の例 | 抗がん剤治療、人工呼吸器など (目的や状況によって延命治療となる場合もある) |
| 重要な点 | 患者の状態・希望、家族の考えを尊重し、医療チームと話し合いながら最善の選択をする。 |
| 意思決定 | 患者本人が意思表示できない場合は、家族が代理で意思決定を行う。 |
| 理解しておくべき点 | 延命治療の定義、選択肢、それぞれのメリット・デメリット |
具体的な治療内容

命を長らえるための治療は、実に様々な方法があり、患者さんの体の状態や病気の種類によって、どの方法がふさわしいか決まります。簡単に説明すると、息をするのがつらい人には、人工呼吸器という機械を使って呼吸を助けます。これは、自力で息をするのが難しいときに、機械で空気を肺に送り込むことで、呼吸を楽にするものです。また、心臓の働きが弱っている人には、心臓マッサージや、心臓の働きを助ける薬を使って、心臓がしっかり動くように手助けをします。心臓マッサージは、胸を押すことで心臓のポンプ機能を代わりに行う方法で、薬は心臓の動きを調整する効果があります。
さらに、体に必要な栄養が不足している人には、点滴や胃ろうを使って栄養を補給します。点滴は、血管に管を通して栄養を含んだ液体を直接体に入れる方法で、胃ろうは、お腹に小さな穴を開けて管を通し、そこから直接胃に栄養を送る方法です。これらはあくまで一例で、他にも色々な医療機器や技術が使われます。例えば、血液をきれいにする透析装置や、体の調子を細かく監視するモニターなど、患者さんの状態に合わせて最適な機器や技術が選ばれます。
どの治療にも、良い点と悪い点があります。患者さんとその家族にとって、どの治療が一番良いのかを、じっくりと考える必要があります。人工呼吸器は呼吸を助けますが、患者さんにとって負担になることもあります。点滴や胃ろうは栄養を補給できますが、感染症のリスクも伴います。そのため、医師としっかり話し合い、それぞれの治療法についてよく理解した上で、最善の選択をすることが大切です。医師は、患者さんの状態や病気の種類、そして治療法のメリット・デメリットを丁寧に説明し、患者さんとその家族が納得できるまで相談に乗ります。このような綿密なやり取りを通して、最良の治療方針が決まります。
| 症状 | 治療方法 | 説明 | メリット | デメリット |
|---|---|---|---|---|
| 呼吸困難 | 人工呼吸器 | 機械で空気を肺に送り込み呼吸を補助 | 呼吸が楽になる | 患者への負担 |
| 心機能低下 | 心臓マッサージ、薬 | 胸骨圧迫による心臓補助、薬剤による心機能調整 | 心臓の機能維持 | – |
| 栄養不足 | 点滴、胃ろう | 血管または胃へ栄養を直接供給 | 栄養補給 | 感染症リスク |
| – | 透析装置 | 血液浄化 | – | – |
| – | モニター | 状態監視 | – | – |
開始と中止の判断

命を長らえさせるための医療行為を始めるか、あるいは今行っている医療行為を止めるかの判断は、とても難しい問題です。その人にとって何が一番良いのかを常に考えなければなりません。
一番大切なのは、その人自身の意思です。もし、その人が自分の考えをはっきり伝えられる状態であれば、その意思を尊重しなければなりません。しかし、意識がない、あるいは病気などのために自分の考えを伝えられない状態の場合には、家族が代わりに判断を担うことになります。
家族が判断をする際には、その人らしさや、大切にしていること、これまでどのように生きてきたのかなどをよく考えて、その人が望むであろう選択をすることが重要です。例えば、その人が日頃から「延命治療は望まない」と話していた場合には、その意思を尊重する必要があります。しかし、はっきりと意思表示がない場合には、家族にとって非常に辛い選択となるでしょう。
このような難しい判断には、命の尊厳、苦痛を取り除くこと、家族の気持ちなど、様々な道徳的な側面が関わってきます。命を長らえさせるための医療行為を続けることで、かえってその人の苦しみを長引かせてしまうかもしれません。一方で、医療行為を止めることで、その人の命を縮めてしまう可能性もあります。どちらの選択が正しいのか、簡単に答えを出すことはできません。
だからこそ、医師や看護師、その他医療に関わる人たちと十分に話し合い、様々な視点からよく考えることが大切です。医療者から、病気の状態や治療の方法、それぞれの治療によるメリットとデメリットなどについて、分かりやすく説明を受ける必要があります。また、家族だけで悩まずに、他の人の意見を聞くことも役に立つことがあります。病院によっては、倫理的な問題について相談できる専門の相談員がいますので、そうした相談窓口を利用するのも良いでしょう。
| 行為の選択 | 判断の基準 | 重要なポイント | 関係者 |
|---|---|---|---|
| 医療行為を開始/中止 | 本人の意思を最優先、意思表示が難しい場合は家族が代行 |
|
本人、家族、医師、看護師、その他医療関係者、倫理相談員 |
| 医療行為の継続/中止 |
|
|
本人、家族、医師、看護師、その他医療関係者、倫理相談員 |
家族との話し合い

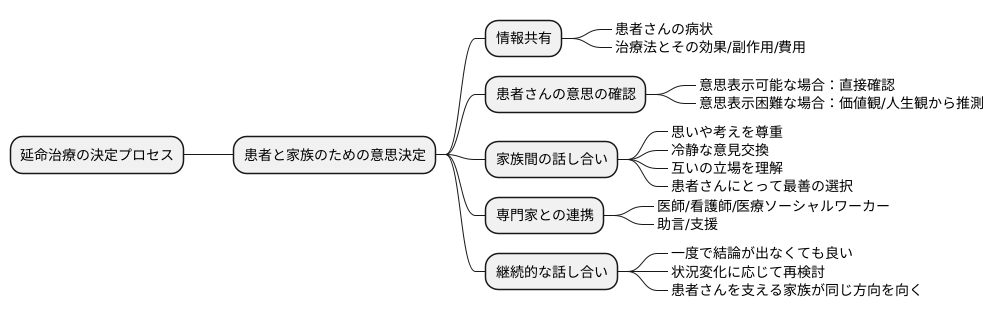
人生の最終段階における医療の選択は、とても大切なものです。延命治療を行うか否かという判断は、患者さん本人にとってはもちろんのこと、支える家族にとっても大きな重圧となります。患者さんの意思を尊重しつつ、家族皆が納得できる結論を導き出すためには、時間をかけて丁寧に話し合うことが不可欠です。
まず、患者さんの現在の病状や、考えられる治療法について、家族全員が共通の認識を持つことが重要です。どのような治療法があり、それぞれどのような効果や副作用、そして費用などが予想されるのか、医師や看護師から詳しい説明を受けましょう。曖昧な点や疑問点は、その場で解消しておくことが大切です。
次に、延命治療に対する患者さん本人の意思を確認します。もし、患者さんが意思表示をできる状態であれば、直接本人の希望を聞き取ります。しかし、意思表示が難しい場合には、日ごろの会話や患者さんの価値観、人生観などを参考にしながら、患者さんがどのような選択をするかを推測するしかありません。
話し合いの際には、それぞれの家族の思いや考えを尊重し、感情的にならずに冷静に意見交換をするよう心がけましょう。延命治療という難しい問題に向き合う中で、家族間で意見の相違が生じることもあるかもしれません。しかし、大切なのは、互いの立場を理解し、患者さんにとって何が一番良いのかを皆で一緒に考えることです。
医師や看護師、または医療ソーシャルワーカーなどの専門家も交えて話し合うことで、より多くの情報や様々な視点を得ることができ、客観的な判断材料が増えます。医療の専門家は、それぞれの家族の状況に合わせた助言や支援を提供してくれます。
話し合いは一度で結論が出なくても構いません。時間をかけて何度でも話し合い、家族全員が納得できる結論を目指しましょう。結論が出た後も、状況の変化に応じて改めて話し合う必要があるかもしれません。大切なのは、患者さんを支える家族が同じ方向を向き、共に歩んでいくことです。
事前指示書の重要性

人は誰でも、いつ病気や事故で判断能力を失うか分かりません。そのような状況になったとき、自分らしい最期を迎えられるように準備しておくことが大切です。そのための方法の一つが、事前指示書の作成です。事前指示書とは、将来、自分で医療に関する判断ができなくなった場合に備えて、どのような医療やケアを受けたいか、あるいは受けたくないかを記しておく文書のことです。リビングウィルとも呼ばれています。
この文書に、人工呼吸器をつけるかつけないか、胃ろうで栄養をとるか取らないかなど、具体的な医療行為についての希望を書き留めておきます。延命治療だけでなく、痛みを和らげる治療や、どこで最期を迎えたいかといった希望も記載できます。
事前指示書を作成しておくことで、たとえ自分で意思表示ができなくなっても、本人の望みに沿った医療やケアを受けることができます。これは、尊厳ある最期を迎える上で非常に重要なことです。また、家族にとっては、難しい医療の判断を迫られる負担を軽減できるというメリットもあります。家族間で意見が分かれてしまう場合でも、本人の意思が記された事前指示書があれば、判断の拠り所となります。
事前指示書の作成は、自分自身の最期について深く考える良い機会にもなります。どのような人生を送りたいか、どのような最期を迎えたいかをじっくり考え、家族や医師、看護師など医療関係者と話し合いながら作成していくことが望ましいです。元気なうちに、早めに準備しておきましょう。また、作成後も定期的に見直し、必要に応じて内容を更新していくことも大切です。
| 事前指示書(リビングウィル)とは | メリット | 作成時のポイント |
|---|---|---|
| 将来、医療に関する判断ができなくなった場合に備え、どのような医療やケアを受けたいか/受けたくないかを記しておく文書。延命治療、痛みの緩和、最期の場所など具体的な希望を記載。 |
|
|
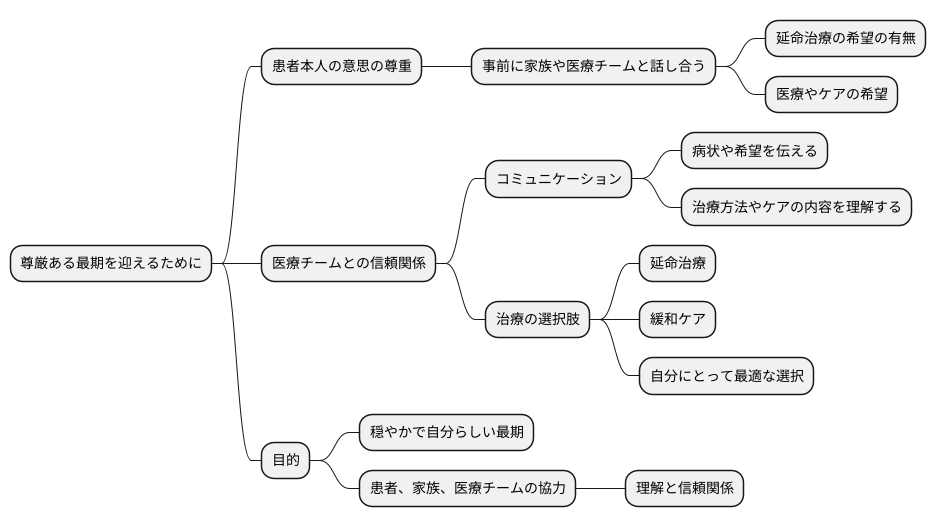
尊厳ある最期を迎えるために

人生の最終段階をどのように迎えるかは、誰もが深く考えるべき大切な問題です。その選択の一つとして、延命治療というものがありますが、これはあくまでも命の長さを延ばすための方法であり、必ずしも苦痛からの解放や心の安らぎをもたらすとは限りません。本当に大切なのは、その人らしい生き方、そしてその人らしい最期を迎えることです。これを「尊厳死」と呼ぶこともあります。
尊厳ある最期を迎えるためには、患者さん本人の意思を尊重することが何よりも重要です。どのような医療を受けたいのか、どのような最期を迎えたいのか、患者さん自身がしっかりと考え、それを周りの人に伝えることが大切です。しかし、病状が進行すると、自分の意思を伝えることが難しくなる場合もあります。そのような場合に備えて、事前に家族や医療チームとしっかりと話し合い、自分の考えを伝えておくことが大切です。具体的には、「どのような状態になったら延命治療を望まないか」「どのような医療やケアを受けたいか」などを話し合っておくことが望ましいです。
また、患者さんにとって最善の選択をするためには、医療チームとの信頼関係も欠かせません。医師や看護師などの医療関係者と日頃からコミュニケーションを取り、自分の状態や希望を伝え、様々な治療方法やケアの内容について理解しておくことが大切です。延命治療だけでなく、苦痛を和らげ、生活の質を高めることを目的とした緩和ケアという選択肢もあります。それぞれのメリット・デメリットを理解した上で、自分にとって最適な選択をすることが重要です。
人生の最終段階における医療は、単に命を延ばすことだけを目的とするのではなく、患者さんが穏やかに、そして自分らしく最期を迎えることができるように支えることが大切です。そのためには、患者さん本人、家族、そして医療チームが協力し、互いに理解し合い、信頼関係を築くことが不可欠です。周りの人としっかりと話し合い、自分の気持ちを伝え、共有することで、より穏やかな最期を迎えることができるでしょう。